
ROSAATSEA
Rosaatsea all kannatavate naiste spekter on lai. On neid, kellel noores eas oli ideaalne nahk ja nüüd on järsku kõik hakanud halvenema negatiivse spiraali tõttu. Mõnedel naistel algab see pärast lapse sündi, teistel pärast pillide võtmise lõpetamist, vahel piisas haiguse vallandamiseks ühest intensiivsemast päikesereisist. On ka neid, kes on terve elu vapralt võidelnud aknega, õppinud oma nahka tundma ja nüüd on segaduses, sest vanad meetodid enam ei toimi ja vahel teevad isegi olukorra hullemaks.
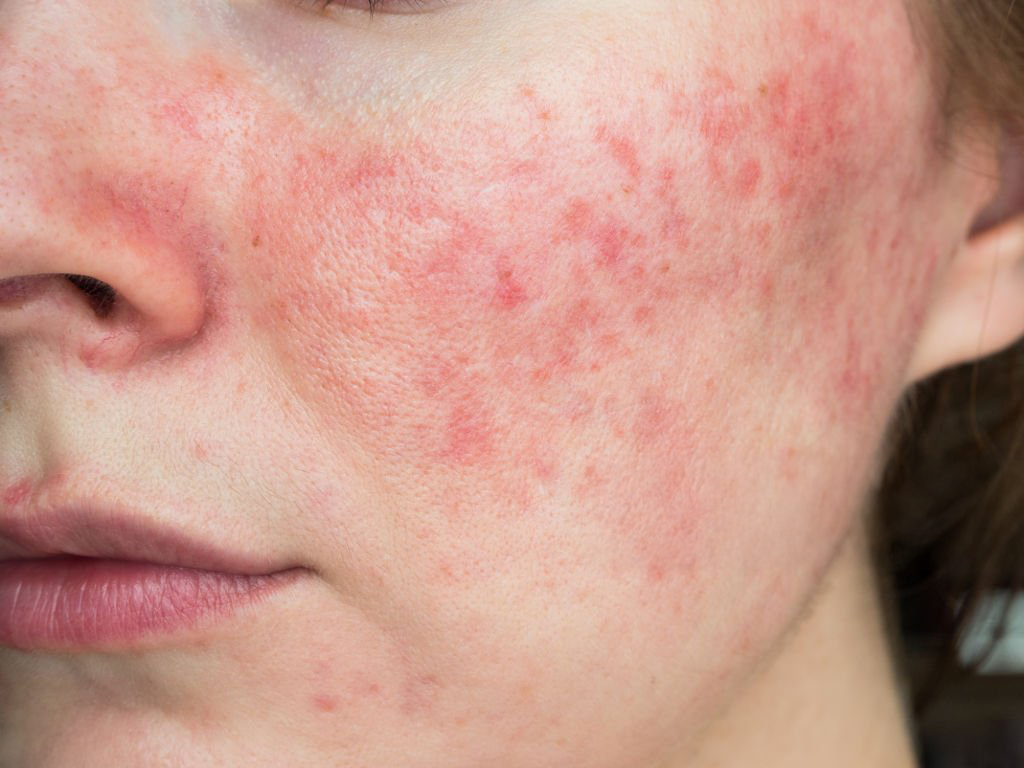
MIS ON ROSAATSEA?
Rosaatsea on põletikuline nahahaigus, mille korral näonahal võivad tekkida punetus ja laienenud veresooned (teleangiektaatiline vorm), punased sõlmekesed; raskematel vormidel võivad esineda kõik eelnimetatud lööbed koos mädavillidega (papulopustuloosne). See seisund mõjutab umbes 5% elanikkonnast ning kuni 10% heleda nahaga inimesi. Rosaatsea esineb rohkem naistel kui meestel ning keskmiselt algab see vanuses 30-50 aastat, kuid mõnel juhul algab see isegi varem.
MIKS SEE TEKIB?
Uuringud näitavad, et haigus on vähemalt 50% ulatuses geneetiliselt määratud (1). Keskkonnafaktoritest mängib suurimat rolli pindmiste veresoonte kahjustus ultraviolettkiirgusega, mis sageli algab juba lapsepõlves, kui pärast päikeses viibimist on põskedel roosakas jume. Ühes üle 1000 patsiendiga läbi viidud uuringus osutus suurimaks vallandajaks päike (81%), emotsionaalne stress (79%), kuum ilm (75%), tuul (57%), intensiivne füüsiline koormus (56%), alkoholi tarbimine (52%), kuumad vannid (51%), külm ilm (46%), vürtsikad toidud (45%), siseküte (41%) ja kuumad joogid (36%) (2). Kuigi rosaatsea kontekstis kirjutatakse palju karvanääpsudes ja rasunäärmetes elavatest Demodex lestadest, ärgem unustagem, et see lest on ikkagi osa meie normaalsest nahamikrobiotast. Kuigi nende tihedus on rosaatsea patsientidel suurem ja see on positiivselt seotud haiguse tõsidusega, ei ole see rosaatsea põhjustaja ning sellest nahalestast igavesti lahti me mitte kuidagi ei saa (3).
Alternatiiv on spironolaktoon, mis toimib androgeeni retseptorite antagonistina. Kuigi see ravim pole esmavalik, on see efektiivne teatud juhtudel, eriti naistele, kellel esineb androgeenide liig näiteks polütsüstiliste munasarjade sündroomi PCOS tõttu. Ägeda akne korral, kui esinevad suured põletikulised paapulid ja pustulid, kasutatakse sageli lühiajaliselt antibiootikume, näiteks doksütsükliini. Antibiootikumravi saab kombineerida paikse raviga: retinoidide või aselaiinhappega, et tagada pikaajalisem mõju. Antibiootikume ei soovitata kasutada pikaajaliselt, kuna need võivad viia bakterite resistentsuse tekkeni.
ROSAATSEA SÜMPTOMID
Rosaatsea puhul on tüüpiline punetus tsentraalsetes piirkondades: keskel otsmikul, põskedel, ninal ja lõual. Silmade ja suu ümber jääb nahk oma normaalsesse heledasse tooni. See kontrast on eriti hästi näha pärast trenni või sauna. Terve naha puhul punetus taandub kiiresti, rosaatsea puhul jääb see püsima. Kergema rosaatesa vormi puhul paljud leppivad pideva punetusega ja elavad aastaid ravimata rosaatseaga, teadmata, et see ei ole mingi omapärasus, vaid nahapõletikuline seisund. Rosaatsea võib haarata ka silmi ning põhjustada ebamugavust. Meestel ravimata nina rosaatsea puhul võib aastatega tekkida raskekujuline rosaatsea vorm, mida tuntakse kui rinofüüm. Sel juhul pakseneb nahk nina piirkonnas ning muutub sõlmeliseks.
Rosaatsea erinevad alamtüübid
- Erütematotelangiektaatiline rosaatsea: näopunetus ja kuivus
- Papulopustulaarne rosaatsea: punased punnid või mädapunnid
- Fümatoosne rosaatsea: paks muhklik nahk, visuaalselt suurenenud nina
- Okulaarne rosaatsea: rosaatsea, mis mõjutab silmi – kuivus ja põletustunne
Rosaatsea naha hooldus:
- Peske nägu leige veega (vältige külma kontrastset dušši ja kuumas vannis istumist).
- Pesemisel kasutage leebet näopuhastusvahendit, mitte seepi! Ehk vahendit, mis ei aja vahtu (nt Avene Tolerance puhastusgeel eriti õrn või Bioderma Sensibio puhastusõli tundlikule nahale).
- Pestes nägu vältige hõõrumist, terakestega (füüsiliste) koorijate kasutamist ja igasuguste nühkimismeetodite rakendamist.
- Ägenemise perioodil ärge kasutage midagi, mis võib nahka ärritada: glükool- ja salitsüülhapet, bensüülperoksiidi, C-vitamiini, retinoide ja ureat.
- Kasutage ühte kreemi hommikul ja õhtul, et oleks lihtsam jälgida, kuidas nahk reageerib.
- Eelistage spetsiaalselt rosaatseale mõeldud tootesarja apteegibrändidelt.
- Rosaatseaga kaasneb suurenenud transdermaalne veekadu (TEWL), seetõttu tuleks eelistada toekama nahabarjääri taastava näokreemi kasutamist.
- Põletikuvastase toimega on niatsinamiid, aselaiinhape või aseloüüldiglütsinaat.
- Looduslikest ainetest võivad aidata järgmised: ginkgo biloba (hõlmikpuu), camellia sinensis, aloe vera, alantoiin, matricaria recutita (teekummel) ja Glycyrrhiza inflata.
- Hommikul, vähemalt 9 kuud aastas, kasutage päikesekaitset või valige kreem, milles SPF kaitse juba olemas.
- Kui on tekkinud reaktsioon päikesekaitsele, proovige asendada see päikesekaitsekreemiga, mis sisaldab ainult füüsikalist filtrit – tähistatud kui mineraalne (ehk sisaldab tsinkoksiidi ja/või titaanoksiidi). Veenduge, et see ei sisaldaks lõhnaaineid. (nt.Avene sun fluide mineral SPF50)
- IPL (Intense Pulsed Light) on laseriga sarnane meetod, mis võib anda pikemat remissiooni. Ärge seda tehke ägenemise perioodil.
ROSAATSEA ENNETAMINE:
Vältige vallandajaid: nagu päike, alkohol, kuumad joogid, teravad toidud, tugevad temperatuurikõikumised. Vallandajate vältimine aitab vähendada ägenemisi ja saavutada pikemat remissiooni.
Konsulteerige dermatoloogiga: Kui rosaatseale mõeldud apteegikreemid ja vallandajate vältimine ei aita või ei ole piisavalt efektiivne, pöörduge nahaarsti poole. Tõhusamad ravimid vajavad retsepte.
ATOOPILINE DERMATIIT
Atoopiline dermatiit on ainus haigus, mille puhul sümptomid sõltuvad vanusest ja mis eri vanuses kulgeb erinevalt. Selline sümptomite varieeruvus ja episoodilisus võivad tekitada segadust. Haigust iseloomustavad sügelus, punetus ja ketendus. Lööve võib olla selgete ümara kujuga laikudena või kratsimisejälgedega kaetud ebateravalt piirdunud alana.


ATOOPILINE DERMATIIT
Atoopiline dermatiit on ainus haigus, mille puhul sümptomid sõltuvad vanusest ja mis eri vanuses kulgeb erinevalt. Selline sümptomite varieeruvus ja episoodilisus võivad tekitada segadust. Haigust iseloomustavad sügelus, punetus ja ketendus. Lööve võib olla selgete ümara kujuga laikudena või kratsimisejälgedega kaetud ebateravalt piirdunud alana.
ATOOPILINE DERMATIIT VÕI TUNDLIK NAHK
Atoopilise dermatiidi juhtumite arv on viimase viiekümne aasta jooksul kolm korda kasvanud ning see probleem muutub igapäevaseks paljude perede jaoks.
SÜMPTOMID
Atoopiline dermatiit võib kõige kergemas vormis avalduda ainult episoodiliselt pimedal aastaajal, põhjustades kerget ketendust ja aeg-ajalt sügelust, näiteks villaste riiete kandmisel või pärast ujulas käimist. Selle vormi puhul ei otsi inimesed tavaliselt arstiabi, arvestavad, et neil on tundliknahk ning proovivad kohaneda ja otsivad lahendusi proovi-katsetamise meetodil.
Mõned soovitused, kuidas hoolitseda tundliku naha eest:
1. Valige õige nahahooldus:
- Apteegi hüpoallergeenseid tooteid, paljud on märgistatud A.D., atopic või eczema sõnadega.
- Vältige tooteid, mis sisaldavad alkoholi ja parfüüme.
2. Niisutamine:
- Kreemitage kogu keha iga kord pärast pesemist või igapäevaselt.
- Pärast duši all käimist kui nahk veel mõnusalt niiske. Kreemi pealekandmine 3-5min vahetult pärast pesemist aitab lukustada niiskust nahas, vältides sellega kuivust ja ketendust.
3. Välistage ärritajad:
- Vältige tugevate lõhnaainetega tooteid nii isiklikus hügieenis kui ka kodukeemias.
4. Tekstiil:
- Tundliku nahaga inimesed peaksid valima looduslikke ja pehmeid kangaid (puuvill, bambus, lina, tencel,), vältides tugevamad ja ärritavad materjalid (vill, isegi meriinovill ei sobi igaühele, polüester ja nailon). Täiendav ettevaatus, nagu pesu ilma tugeva pesuvahendi ja lõhnata, võib samuti aidata vähendada nahaärritust.
5. Kodutingimused:
- Atoopilise dermatiidiga inimestele on soovitatav hoida ruumi õhuniiskus vahemikus 30% kuni 60%. Külmemal ajal võib õhuniiskus langeda keskkütega korteris kuni 15-20%. Lahtised niisutajad võivad aidata säilitada sobivat niiskustaset, eriti talvel, kui kütte tõttu õhk kipub kuivama.
- Soovitatav on hoida toatemperatuur vahemikus 18–22 °C. Kui toas on liiga kuum, võib see põhjustada higistamist, mis ärritab nahka ja suurendab sügelust.
Atoopiline dermatiit on ainus haigus, mille puhul sümptomid sõltuvad vanusest ja mis eri vanuses kulgeb erinevalt. Selline sümptomite varieeruvus ja episoodilisus võivad tekitada segadust. Haigust iseloomustavad sügelus, punetus ja ketendus. Lööve võib olla selgete ümara kujuga laikudena või kratsimisejälgedega kaetud ebateravalt piirdunud alana.
- Väikelapsed
Enamasti esinevad punetavad ja ketendavad laigud põskedel, otsmikul, kaelal, kehatüvel ning jäsemete sirutuspinnal. Kuna lapsed tihti kratsivad sügelevat nahka, võivad kergesti lisanduda bakteriaalsed infektsioonid (nt St. aureus), mida iseloomustavad kollased koorikud ja valulikkus.
- Noorukiiga
Lööve esineb reeglina sümmeetriliselt jäsemete painutuspindadel: põlve- ja küünarõndlates ning randmetel. Ketendus võib esineda ka silmade ümber, huultel ja kaelal.
- Täiskasvanueas
Vanusega kaovad tihti mõned tüüpilised kohad, kuid probleemiks jäävad nahk labakätel: kuiv, ketendav, lõhedega või pisikeste villidega ning näonahal, eriti silmalaugudel. Paljudel on ka kroonilist löövet kaelal.
TEKKEPÕHJUSED:
Atoopilise dermatiidi puhul on geneetiline eelsoodumus väga oluline tegur. Uuringud on näidanud, et umbes 80% juhtumitest on seotud geneetiliste teguritega.
- Perekonna anamnees
Kui ühel või mõlemal vanemal on atoopiline dermatiit, allergiad või astma, on lastel suurem risk haiguse tekkeks. Uuringud viitavad, et mitmed geenid võivad mängida rolli naha barjääri funktsioonis (nt filagriini kodeeriv geen) ja immuunvastustes, mõjutades seeläbi atoopilise dermatiidi riski. Kuigi geneetika mängib suurt rolli, mõjutavad haiguse arengut ja kulgu ka keskkonnategurid, sealhulgas toitumine, allergiad ja elukeskkond.
- Keskkonnategurid
Allergiad, nagu näiteks kodutolmulestad, loomakarvad, õietolm ja toiduallergeenid, võivad süvendada atoopilise dermatiidi sümptomeid. Keskkonna- ja elutingimused, nagu kuiv õhk ja saaste, võivad samuti mõjutada. Paljud patsiendid teavad, et nende sümptomid on hooajalised. Näiteks talvel võivad nad kogeda rohkem ägenemisi, kui õhk on kuiv ning temperatuur ja UV indeks madal.
- Stressi mõju
Atoopiline dermatiit sageli ägeneb stressiga, mis omakorda süveneb pideva sügeluse foonil. Paljud patsiendid vajavad psühholoogilist abi ja tuge, kuid häbenevad sellest öelda, arvates, et see on tavaline ja kõik peavad ise sügeleva nahaga toime tulema. Ägedas faasis on abi antidepressantidest ning rahustitest, sest seisund saab olla nii koormav, et tekitada suitsidaalseid mõtteid.
MÜÜDID
Paljusid inimesi juhib vale arusaam, et atoopiline dermatiit on allergia, ning seetõttu arvavad nad, et allergeenide kõrvaldamine parandab naha seisundit. Tõde on see, et probleem peitub naha kaitsebarjääri puudulikkuses. Me ei saa vältida kõiki allergeene, seega on kriitilise tähtsusega keskenduda nahahooldusele ja lokaalsele ravile.

RAVIVÕIMALUSED
Kreemitamine – naha kaitsebarjääri säilitamiseks ja kuivuse vältimiseks on hädavajalik kogu keha kreemitamine. Soovitan kasutada vähese allergeensusega, dermatoloogiliselt testitud niisutavaid kreeme igapäevaselt. Niisutavat kreemi tuleb määrida üle kogu keha, sõltumatult lööbe asukohast.
- Mittehormonaalsed kreemid
Paiksed põletikuvastased ravimid, nagu pimekroliimus ja takroliimus (retseptiravim). Nende eeliseks on ohutus ja võimalus kasutada neid pikemat aega, et ennetada uusi ägenemisi. Selle grupi ravimid ei põhjusta naha atroofiat (õhenemist), ja neid saab kasutada kuni 60 päeva järjest (väikestel lastel kuni 30 päeva järjest), kui nahaarst ei ole teistmoodi määranud.
- Hormoonkreemid
Kasutada lühiajaliselt ägenemisel punetavatele ja ketendavatele aladele (retseptiravim). Rohkem kasutatakse III grupi steroide, mida tohib kasutada 2-3 nädalat ravikuurina. Kuuride vahel tuleb kindlasti pidada piisavalt pika pausi, sest hormoonkreemid võivad nahka õhemaks teha ning seetõttu vajab see aega taastamiseks. Kuuride vahel peab kindlasti kasutama baaskreemi või mittehormonaalset retseptkreemi.
- Valgusteraapia
Meie kliimas, kus päikest on vaid 3 kuud aastas, on palju abi valgusravist ehk UVB-st, mis omab põletikuvastast toimet. Protseduur on valutu ja kestab väga lühikest aega. Patsient seisab ravi ajal spetsiaalses kabiinis, mis on varustatud UVB-lampidega. Kuigi see meenutab solaariumit, on UVB-valgusravi ohutum ja tõhusam kui loomulik päevitamine või solaariumis käimine. See sobib rasedatele, imetavatele emadele ja noorukitele.
- Süsteemne ravi
Suukaudsed ja süstitavad ravimeetodid, sealhulgas bioloogiline ravi, on lokaalse raviga võrreldes tõhusamad, aga nendega võivad kaasneda tugevamad kõrvaltoimed. Ravi ajal peab patsient regulaarselt käima nahaarsti juures, tegema vereproove jne. Süsteemse ravi kasu ja kahju suhet arutavad raviaarst ja patsient individuaalselt, lähtudes olukorrast.
